มะเร็งโพรงหลังจมูก (Nasopharyngeal carcinoma; NPC) เป็นเนื้องอกร้ายที่เกิดจากเยื่อบุผิวของโพรงหลังจมูก และถือเป็นมะเร็งที่มีลักษณะเฉพาะพบได้บ่อยในประชากรชาวจีน งานวิจัยพบว่า ผู้ป่วยมากกว่าครึ่งที่เสียชีวิตจากโรคนี้มีการแพร่กระจายไปยังอวัยวะห่างไกล นอกจากนี้ อาการในระยะแรกมักไม่ชัดเจนและไม่จำเพาะ ทำให้การวินิจฉัยและการรักษาทำได้ยาก
ตามคำแนะนำของ Chinese Guidelines for Integrated Oncology Diagnosis and Treatment การใช้แพทย์แผนจีนในผู้ป่วยมะเร็งโพรงหลังจมูกมีบทบาทหลักในการ ป้องกันและลดผลข้างเคียงจากรังสีรักษาและเคมีบำบัด โดยการรักษาแบบผสมผสานระหว่างแพทย์แผนจีนและแพทย์แผนตะวันตกสามารถช่วยลดอาการไม่พึงประสงค์ระหว่างการรักษา และช่วยปรับปรุงคุณภาพชีวิตของผู้ป่วยได้ในระดับหนึ่ง
กรณีศึกษานี้ได้นำเสนอผู้ป่วยมะเร็งโพรงหลังจมูกที่เกิดการกลับเป็นซ้ำหลังการรักษาแบบครบถ้วน โดยการรักษาแบบผสมผสานแพทย์แผนจีนและแพทย์แผนตะวันตกสามารถให้ผลลัพธ์ที่ดีในด้าน ลดพิษและเพิ่มประสิทธิภาพของการรักษา
ข้อมูลพื้นฐานผู้ป่วย
- ผู้ป่วยชาย อายุ 50 ปี
- เข้ารับการรักษาในโรงพยาบาลเมื่อเดือนมกราคม 2024 ด้วยโรคมะเร็งโพรงหลังจมูกที่กลับเป็นซ้ำหลังการรักษาแบบบูรณาการ
ประวัติการเจ็บป่วยในอดีต (Past Medical History)
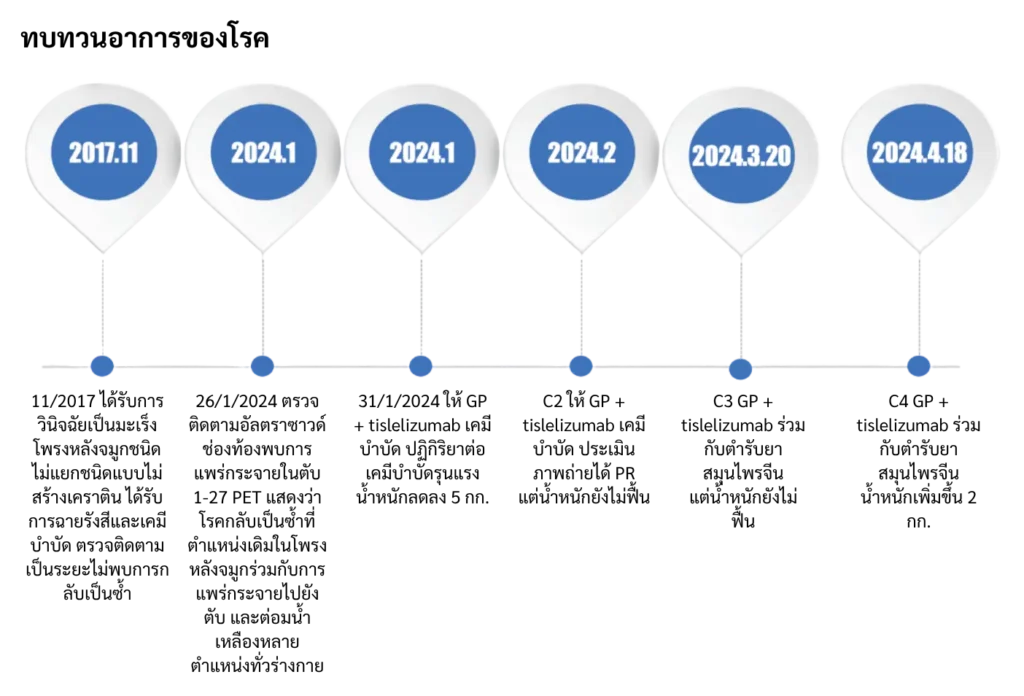
ผู้ป่วยมีประวัติเป็นมะเร็งโพรงหลังจมูกชนิดไม่แยกชนิดแบบไม่สร้างเคราติน ตั้งแต่เดือนพฤศจิกายน 2017 และได้รับการรักษาด้วยรังสีรักษาและเคมีบำบัด ในช่วงปี 2018–2023 โดยตรวจติดตามเป็นระยะและไม่พบการกลับเป็นซ้ำมาตลอด จนกระทั่งครั้งนี้เข้ารับการรักษาอีกครั้งจากการสงสัยว่าโรคกลับเป็นซ้ำและมีการแพร่กระจาย
การตรวจเพิ่มเติม (Additional Investigations)
1. การตรวจ CT ช่องอกและช่องท้อง (plain + contrast)
- พบต่อมน้ำเหลืองโตหลายตำแหน่ง ได้แก่ ข้างคาร์เดีย (ปากกระเพาะ) ข้างหลอดเลือดแดงกระเพาะด้านซ้าย รอบลำต้นหลอดเลือดช่องท้อง บริเวณขั้วตับ ช่องว่างพอร์ทัล-คาวัล ข้างหลอดเลือดแดงใหญ่ช่องท้อง รอบหลอดเลือดดำใหญ่ส่วนล่าง ข้างหลอดเลือดอิเลียกทั้งสองข้าง ลักษณะเข้าได้กับ lymph node metastases
- พบรอยโรคหลายตำแหน่งภายในตับ สงสัย liver metastases
2. การตรวจ EBV (Epstein–Barr virus)
- VCA-IgA: 1:320
- EA-IgA: 1:80
- Rta-IgG: positive (148.5 U/mL)
- EBV-DNA: 1.11 × 106 copies/mL
- บ่งชี้ tumor activity/recurrence ของ nasopharyngeal carcinoma
การวินิจฉัย (Diagnosis)
- การกลับเป็นซ้ำของมะเร็งโพรงหลังจมูกหลังการรักษาครบถ้วน
- ร่วมกับการแพร่กระจายไปยังตับ และต่อมน้ำเหลืองหลายตำแหน่งทั่วร่างกาย
แผนการรักษา (Treatment Plan)
- 31 มกราคม 2024 ให้เคมีบำบัดสูตร GP (Gemcitabine + Cisplatin) ร่วมกับ tislelizumab (immunotherapy) ผู้ป่วยมีอาการไม่พึงประสงค์จากเคมีบำบัดค่อนข้างชัดเจน
- กุมภาพันธ์ 2024 (Cycle 2) ให้ C2 GP + tislelizumab การประเมินทางภาพวินิจฉัยพบว่าได้ผลการรักษาระดับ partial response (PR)
- 20 มีนาคม 2024 (Cycle 3) ให้ C3 GP + tislelizumab ร่วมกับตำรับยาสมุนไพรจีนเป็นการรักษาเสริม
- 18 เมษายน 2024 (Cycle 4) ให้ C4 GP + tislelizumab ร่วมกับตำรับยาสมุนไพรจีนเป็นการรักษาเสริม
การประเมินผลการรักษา (Efficacy Evaluation)
- การตอบสนองต่อการรักษา (Treatment Response)
- ระหว่างการรักษาด้วย GP + tislelizumab ผู้ป่วยมีอาการไม่พึงประสงค์จากเคมีบำบัดค่อนข้างชัดเจน และมีน้ำหนักลดลงประมาณ 5 กิโลกรัม
- หลังได้รับการรักษารอบที่ 2 การประเมินทางภาพวินิจฉัยพบว่าได้ผลการรักษาระดับ partial response (PR) อย่างไรก็ตาม น้ำหนักตัวยังไม่เพิ่มขึ้น
- ภายหลังเริ่มใช้ตำรับยาสมุนไพรจีนตั้งแต่รอบที่ 3 เมื่อติดตามถึงรอบที่ 4 พบว่า น้ำหนักตัวเพิ่มขึ้นประมาณ 2 กิโลกรัม
- การประเมินทางภาพวินิจฉัย (Imaging Assessment) CT ช่องท้องส่วนบนและล่าง (plain + contrast) หลัง 2 รอบการรักษา (เปรียบเทียบกับ 31 มกราคม 2024) พบว่า ต่อมน้ำเหลืองหลายตำแหน่ง (cardia, left gastric artery, celiac trunk, porta hepatis, portacaval region, abdominal aorta, inferior vena cava และ iliac vessels) มีขนาดลดลงอย่างชัดเจน และรอยโรคในตับหลายตำแหน่ง มีขนาดเล็กลงและจำนวนลดลง
- การประเมินไวรัส EBV พบว่า EBV-DNA ต่ำกว่าระดับที่ตรวจพบ (undetectable)
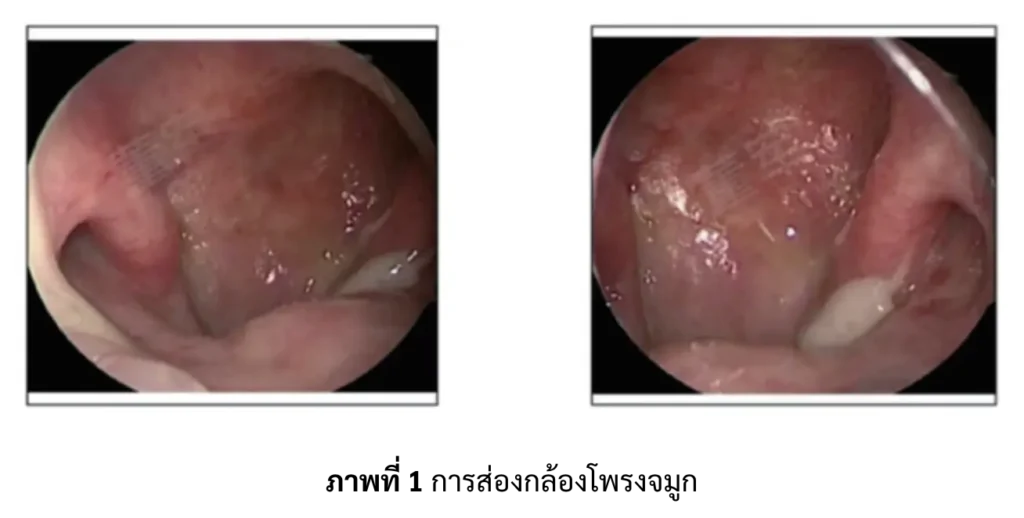
- การส่องกล้องโพรงจมูก (Nasal Endoscopy) พบผนังด้านหลังของ nasopharynx หนาตัว แนะนำให้รักษาตามแผนต่อเนื่อง
- การประเมินความเป็นพิษ (Toxicity Assessment) หลังเพิ่มตำรับยาสมุนไพรจีน พบว่า อาการเบื่ออาหาร คลื่นไส้ และอ่อนเพลียดีขึ้นอย่างชัดเจน
- ภาวะกดไขกระดูก (Bone Marrow Suppression) ไม่พบภาวะกดไขกระดูกที่มีนัยสำคัญ
- การทำงานของตับและไตไม่พบความผิดปกติ
- น้ำหนักตัวเพิ่มขึ้นเมื่อเทียบกับก่อนการรักษา
สรุปกรณีศึกษา
ผู้ป่วยรายนี้เป็นมะเร็งโพรงหลังจมูกกลับเป็นซ้ำร่วมกับการแพร่กระจายทั่วร่างกาย โดยการรักษาด้วยเคมีบำบัดร่วมกับภูมิคุ้มกันบำบัดสามารถควบคุมโรคได้ดี และให้ผลการตอบสนองระดับ partial response (PR) หลังการรักษา 2 รอบ อย่างไรก็ตาม ผู้ป่วยมีอาการไม่พึงประสงค์จากการรักษาต้านมะเร็งอย่างชัดเจน ได้แก่ เบื่ออาหาร คลื่นไส้ อ่อนเพลีย และน้ำหนักลด
ภายหลังได้รับตำรับยาสมุนไพรจีนเป็นการรักษาเสริมต่อเนื่อง 2 รอบ พบว่าอาการดังกล่าวดีขึ้นอย่างมีนัยสำคัญ และน้ำหนักตัวเริ่มฟื้นตัว สะท้อนถึงบทบาทของแพทย์แผนจีนในการช่วยลดพิษจากการรักษาและปรับปรุงคุณภาพชีวิตของผู้ป่วย ตำรับยาสมุนไพรจีนสามารถเสริมม้ามและไต สลายการอุดกั้น ขับพิษและต้านมะเร็ง นอกจากบทบาทในการควบคุมเนื้องอกแล้ว ยังสามารถช่วยบรรเทาผลข้างเคียงจากเคมีบำบัด เช่น เบื่ออาหาร คลื่นไส้ และอ่อนเพลีย ส่งผลให้คุณภาพชีวิตของผู้ป่วยดีขึ้น
หลักฐานจากการศึกษาทางห้องปฏิบัติการพบว่า ตำรับยานี้สามารถยับยั้งการสร้างหลอดเลือดของเนื้องอก (anti-angiogenesis) ลดการยึดเกาะและการเคลื่อนที่ของเซลล์มะเร็ง ช่วยลดขนาดก้อนมะเร็ง นอกจากนี้ การศึกษาที่ใช้สารสกัด DME-25 ร่วมกับ bevacizumab พบว่าสามารถเสริมฤทธิ์ในการยับยั้งการเคลื่อนที่ของเซลล์บุผนังหลอดเลือดและการสร้างหลอดเลือดใหม่ได้ทั้งในภาวะปกติและภาวะขาดออกซิเจน อีกทั้งยังพบว่าสามารถยับยั้ง AKT signaling pathway ซึ่งเกี่ยวข้องกับการยึดเกาะและการแพร่กระจายของเซลล์มะเร็งหลายชนิด
จากกรณีศึกษานี้ แสดงให้เห็นว่า การรักษาแบบผสมผสานระหว่าง แพทย์แผนจีนและแพทย์แผนตะวันตก สามารถลดความเป็นพิษจากการรักษาต้านมะเร็ง ปรับปรุงอาการและคุณภาพชีวิต และยังคงประสิทธิภาพในการควบคุมโรค แนวทางการรักษาแบบบูรณาการดังกล่าวมีศักยภาพในการเพิ่มทั้ง efficacy และ tolerability ของการรักษามะเร็งระยะลุกลาม และควรได้รับการศึกษาเพิ่มเติมในรูปแบบงานวิจัยเชิงประจักษ์คุณภาพสูงในอนาคต
หมายเหตุ : ข้อมูลนี้จัดทำขึ้นเพื่อการศึกษาและเป็นข้อมูลอ้างอิงเท่านั้น ไม่สามารถใช้แทนคำแนะนำ การวินิจฉัย หรือการรักษาจากแพทย์ผู้ดูแลได้ ผลการรักษาอาจแตกต่างกันไปในผู้ป่วยแต่ละราย




