มะเร็งปากมดลูกเป็นปัญหาสำคัญด้านสุขภาพของสตรีทั่วโลก โดยมีอัตราการเกิดและอัตราการเสียชีวิตอยู่ในระดับสูงเมื่อเทียบกับมะเร็งในสตรีชนิดอื่น จากสถิติในปี 2022 พบผู้ป่วยมะเร็งปากมดลูกรายใหม่ทั่วโลกประมาณ 661,000 ราย และมีผู้เสียชีวิตประมาณ 348,200 ราย
ในประเทศจีน มะเร็งปากมดลูกก็เป็นมะเร็งที่พบบ่อยในระบบสืบพันธุ์ของสตรี โดยในปี 2022 มีอุบัติการณ์ประมาณ 21.18 ต่อประชากร 100,000 คน โดยเฉพาะในพื้นที่ภาคกลางและตะวันตก พบผู้ป่วยในระยะลุกลามจำนวนมาก ซึ่งเป็นปัจจัยสำคัญที่ส่งผลต่ออัตราการเสียชีวิตของผู้ป่วย
สำหรับผู้ป่วยมะเร็งปากมดลูก การเพิ่มประสิทธิภาพของการรักษา การลดผลข้างเคียงจากการรักษา และการปรับปรุงคุณภาพชีวิตของผู้ป่วย ยังคงเป็นประเด็นสำคัญที่ต้องได้รับการพัฒนาในทางคลินิก ในบริบทนี้ การรักษาแบบผสมผสานระหว่างแพทย์แผนจีนและแพทย์แผนตะวันตกอาจเป็นอีกแนวทางหนึ่งที่มีศักยภาพ
กรณีศึกษานี้ได้นำเสนอการใช้ตำรับยาสมุนไพรจีนร่วมกับการฉายรังสีรักษาผู้ป่วยมะเร็งปากมดลูกระยะ IIB เพื่อเป็นแนวทางอ้างอิงสำหรับแพทย์ในการใช้ยาแพทย์แผนจีนร่วมกับการรักษามาตรฐาน
ข้อมูลพื้นฐานผู้ป่วย
- ผู้ป่วยหญิง อายุ 55 ปี
- มาพบแพทย์ด้วยอาการถ่ายเป็นเลือดมา 3 วัน
ประวัติการเจ็บป่วยในอดีต (Past Medical History)
- เดิมสุขภาพแข็งแรง
- ไม่มีประวัติแพ้ยา
การตรวจร่างกาย (Physical Examination)
ผลการตรวจร่างกายที่สำคัญขณะรับไว้รักษา ได้แก่ สีหน้าซีดเหลือง กดเจ็บใต้ลิ้นปี่ ไม่พบต่อมน้ำเหลืองตื้นโตชัดเจน
การตรวจเพิ่มเติม (Additional Investigations)
1. การตรวจทางห้องปฏิบัติการ (Laboratory Tests)
- ตรวจอุจจาระพบเลือดแฝง (+)
- การตรวจเลือดและปัสสาวะทั่วไป
- การทำงานของตับและไต
- น้ำตาลและไขมันในเลือด
- เอนไซม์หัวใจ
- อิเล็กโทรไลต์
- คลื่นไฟฟ้าหัวใจ (ECG)
- เอกซเรย์ทรวงอก
- อัลตราซาวด์สีของตับ/ถุงน้ำดี/ตับอ่อน/ม้าม/ไต/หัวใจ
- ผลการตรวจทั้งหมดไม่พบความผิดปกติที่มีนัยสำคัญ
2. การส่องกล้องกระเพาะอาหาร (Gastroscopy)
พบแผลในกระเพาะอาหารร่วมกับมีเลือดออกในทางเดินอาหาร
3. อัลตราซาวด์อุ้งเชิงกราน (Pelvic Ultrasound)
- พบปากมดลูกโตและมีรูปร่างผิดปกติ
- โครงสร้างปากมดลูกผิดปกติ
- สัญญาณสะท้อนไม่สม่ำเสมอ (heterogeneous echo)
- มีการหนาตัวผิดปกติแบบไม่สม่ำเสมอในบางบริเวณ
- พบสัญญาณสะท้อนผิดปกติเฉพาะที่
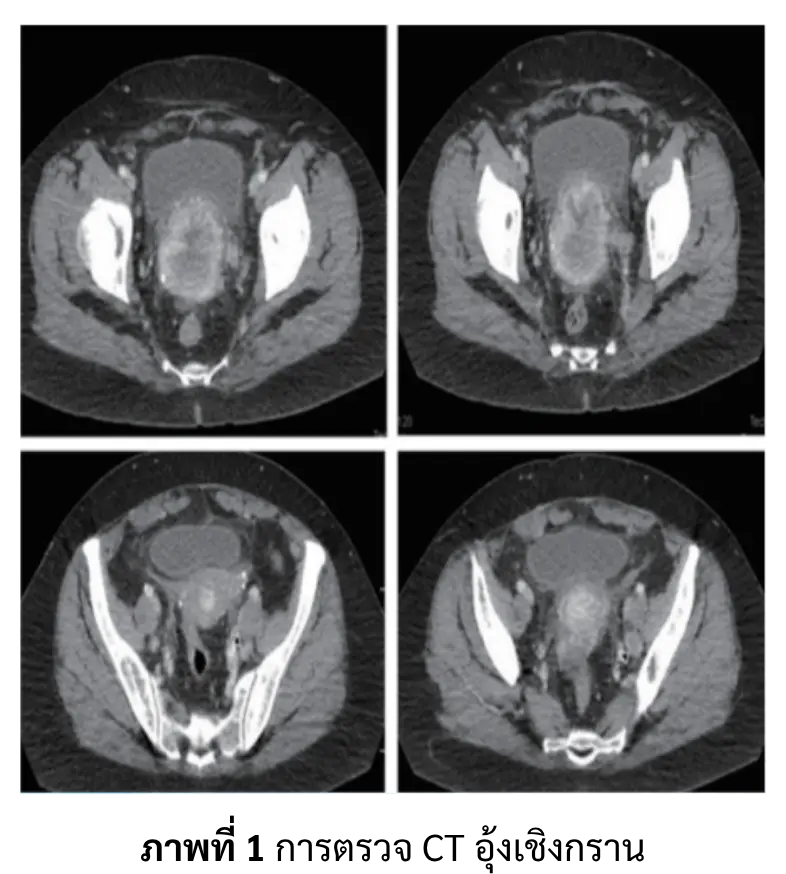
4. การตรวจ CT อุ้งเชิงกราน
- พบปากมดลูกโต
- มีก้อนลักษณะเป็นเงาความหนาแน่นต่ำของเนื้อเยื่ออ่อน
- พบก้อน/ปุ่มหลายตำแหน่งในช่องท้องและอุ้งเชิงกรานขนาดแตกต่างกัน (พบมากในอุ้งเชิงกราน)
- ก้อนที่ใหญ่ที่สุดอยู่ระหว่างปากมดลูกและไส้ตรง ขนาดประมาณ 4.3 × 2.2 ซม.
- ขอบเขตระหว่างก้อนกับไส้ตรงไม่ชัดเจนบางส่วน
5. การตรวจทางพยาธิวิทยา (Pathological Examination)
- พบรอยโรคหลายตำแหน่งเป็น high-grade squamous intraepithelial neoplasia (CIN III)
- Immunohistochemistry พบ
- P16++
- Ki-67 > 50%
- พบการลุกลามของก้อนบริเวณปากมดลูก
การวินิจฉัย (Diagnosis)
- มะเร็งปากมดลูกระยะ IIB
- แผลในกระเพาะอาหารร่วมกับเลือดออกในทางเดินอาหาร
แผนการรักษา (Treatment Plan)
1. การรักษาระยะแรก (18 ธันวาคม 2015)
- ผู้ป่วยได้รับการรักษาเพื่อควบคุมอาการเลือดออกในทางเดินอาหาร ได้แก่
- ยับยั้งกรด
- ปกป้องเยื่อบุกระเพาะ
- ห้ามเลือด
- ผลการรักษาพบว่า อาการถ่ายเป็นเลือดดีขึ้นและสามารถจำหน่ายออกจากโรงพยาบาลได้
2. การฉายรังสี (1 มีนาคม 2016)
- เริ่มการฉายรังสีแบบผู้ป่วยนอก จำนวน 25 ครั้ง ความถี่สัปดาห์ละ 5 ครั้ง
- 15 พฤษภาคม 2016 ทำการฉายรังสีเสริม (boost) เพิ่มอีก 2 ครั้ง
3. ตำรับยาสมุนไพรจีนเป็นการรักษาเสริม
- 7 มีนาคม 2016 ระหว่างฉายรังสี ผู้ป่วยมีอาการคลื่นไส้ อาเจียน ผลตรวจเลือดพบ ภาวะกดไขกระดูก จึงเริ่มให้ตำรับยาสมุนไพรจีน ขนาด 4 แคปซูล/ครั้ง วันละ 3 ครั้ง
- 10 มิถุนายน 2016 ตรวจเลือดทั่วไปซ้ำ เมื่อเทียบกับวันที่ 7 มีนาคม พบว่า ภาวะกดไขกระดูกดีขึ้น ชุดตัวบ่งชี้มะเร็งอยู่ในเกณฑ์ปกติ หลังจากนั้นผู้ป่วยยังคงรับประทานตำรับยาสมุนไพรจีน ขนาด 4 แคปซูล/ครั้ง วันละ 3 ครั้ง ต่อเนื่องจนถึง มีนาคม 2020 จึงหยุดยาเนื่องจากสถานการณ์การระบาดของโรค
การประเมินผลการรักษา (Efficacy Evaluation)
- 7 มีนาคม 2016
- WBC = 2.1 × 109/L
- PLT = 75 × 109/L
- การทำงานของตับและไตปกติ
- มีอาการคลื่นไส้ อาเจียน
- 7 เมษายน 2016
- WBC = 2.3 × 109/L
- PLT = 82 × 109/L
- การทำงานของตับและไตปกติ
- อาการคลื่นไส้ลดลง ไม่อาเจียน
- 7 พฤษภาคม 2016
- WBC = 2.8 × 109/L
- PLT = 101 × 109/L
- การทำงานของตับและไตปกติ
- มีคลื่นไส้เป็นครั้งคราว ไม่อาเจียน
- 10 มิถุนายน 2016
- CT อุ้งเชิงกรานพบว่า ปากมดลูกยังคงโต สัญญาณสะท้อนไม่สม่ำเสมอ เงาความหนาแน่นต่ำในอุ้งเชิงกรานมีปริมาณเล็กน้อย ก้อน/ปุ่มในช่องท้องและอุ้งเชิงกรานลดขนาดลงและจำนวนลดลงเมื่อเทียบกับก่อนหน้า ผนังซ้ายของปากมดลูกและผนังหน้าของไส้ตรงยังมีขอบเขตไม่ชัด
- WBC = 3.1 × 109/L
- PLT = 125 × 109/L
- การทำงานของตับและไตปกติ
- มีคลื่นไส้เป็นครั้งคราว ไม่อาเจียน
สรุปกรณีศึกษา
ตามคำแนะนำของ Chinese Society of Clinical Oncology (CSCO) Guidelines และแนวทางการวินิจฉัยและรักษามะเร็งแบบบูรณาการของจีน สำหรับผู้ป่วยมะเร็งปากมดลูกระยะลุกลามเฉพาะที่มักแนะนำให้ใช้การฉายรังสีร่วม (concurrent radiotherapy) เป็นแนวทางการรักษาหลัก ในกรณีนี้ ผู้ป่วยได้รับการวินิจฉัยเป็นระยะ IIB จึงให้ความสำคัญกับการรักษาแบบผสมผสานที่มีรังสีรักษาเป็นแกนหลัก อย่างไรก็ตาม รังสีรักษาอาจก่อให้เกิดความเสียหายต่อเซลล์และเนื้อเยื่อปกติ ส่งผลให้เกิดผลข้างเคียง เช่น คลื่นไส้ อาเจียน และภาวะกดไขกระดูก
ในมุมมองของแพทย์แผนจีน การเกิดเนื้องอกสัมพันธ์กับภาวะ “พลังชี่และเลือดพร่อง” ส่งผลให้เกิดความผิดปกติ เช่น พลังชี่ติดขัด เลือดคั่ง พิษร้อน และเสมหะชื้น จนนำไปสู่การเกิดเนื้องอก โดยเปรียบเนื้องอกเสมือน “วัชพืชพิษ” ที่เจริญเติบโตบน “ดิน” ซึ่งก็คือสภาพแวดล้อมภายในร่างกาย การรักษาด้วยการผ่าตัด รังสี และเคมีบำบัด เปรียบเสมือนการกำจัด “วัชพืช” แต่ไม่ได้ปรับปรุง “สภาพดิน” จึงอาจทำให้เกิดการกลับเป็นซ้ำได้ ดังนั้น การรักษาที่เหมาะสมควรเป็นการ กำจัดก้อนมะเร็งควบคู่กับการปรับสมดุลสภาพแวดล้อมภายในร่างกาย นอกจากนี้ ในทฤษฎีแพทย์แผนจีน รังสีรักษาถูกจัดเป็น “พิษร้อน” ซึ่งสามารถทำลายหยินและชี่ ทำให้สารน้ำในร่างกายพร่อง และกระทบต่อการทำงานของม้ามและกระเพาะ ส่งผลให้เกิดภาวะ เช่น ชี่และหยินพร่อง หรือชี่พร่องร่วมกับเลือดคั่ง จากแนวคิดดังกล่าว การรักษาผู้ป่วยมะเร็งจึงควรคำนึงถึงทั้งการเสริมความแข็งแรงของร่างกายและการกำจัดปัจจัยก่อโรค พร้อมทั้งลดผลข้างเคียงจากรังสีรักษา โดยใช้วิธี เช่น การเสริมชี่ บำรุงหยิน เสริมม้ามและไต และขจัดพิษร้อน
ในผู้ป่วยรายนี้ ได้ใช้ตำรับยาสมุนไพรจีนเป็นการรักษาเสริม ซึ่งมีสรรพคุณในการบำรุงม้ามและไต เปิดทางลมปราณและสลายก้อน ขับพิษและต้านมะเร็ง โดยส่วนประกอบของสมุนไพรในตำรับช่วยปรับปรุงความอยากอาหารและการทำงานของระบบทางเดินอาหาร ยับยั้งการเจริญเติบโตและการแพร่กระจายของเนื้องอก ผลการรักษาพบว่า อาการคลื่นไส้และอาเจียนของผู้ป่วยค่อย ๆ ลดลง ไม่พบความผิดปกติของการทำงานของตับและไต และหลังการรักษาแบบผสมผสานเป็นระยะเวลา 3 เดือน ผู้ป่วยมีการตอบสนองต่อการรักษาในระดับ partial response (PR) ซึ่งสะท้อนถึงประสิทธิผลของการรักษาแบบผสมผสานระหว่างแพทย์แผนจีนและแพทย์แผนตะวันตก
Source
Department of Oncology, Tangshan Hospital of Traditional Chinese Medicine, China
แหล่งข้อมูล
แผนกมะเร็งวิทยา โรงพยาบาลแพทย์แผนจีนเมืองถังซาน ประเทศจีน
หมายเหตุ : ข้อมูลนี้จัดทำขึ้นเพื่อการศึกษาและเป็นข้อมูลอ้างอิงเท่านั้น ไม่สามารถใช้แทนคำแนะนำ การวินิจฉัย หรือการรักษาจากแพทย์ผู้ดูแลได้ ผลการรักษาอาจแตกต่างกันไปในผู้ป่วยแต่ละราย